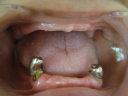
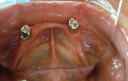
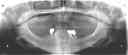
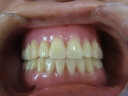
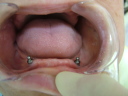
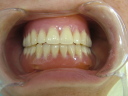
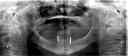
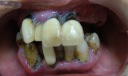
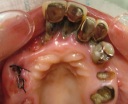
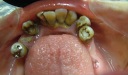
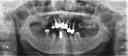
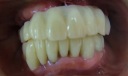
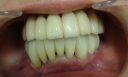
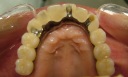
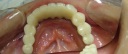
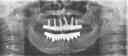
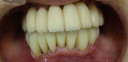
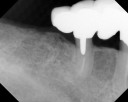
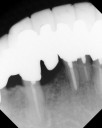
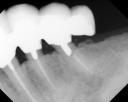
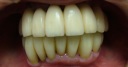
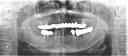
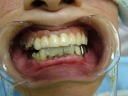
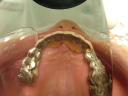
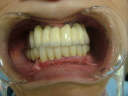
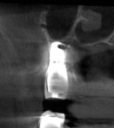
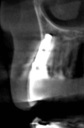
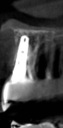
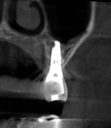
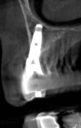
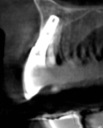
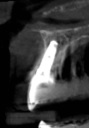
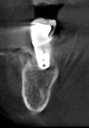
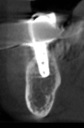
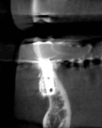
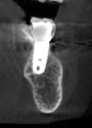
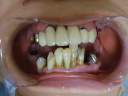
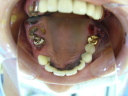
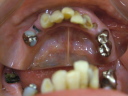
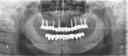
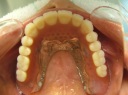
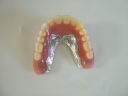
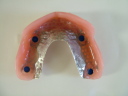
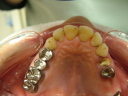
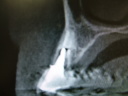
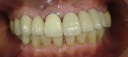
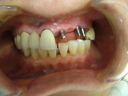
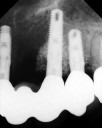
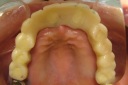
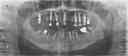
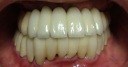
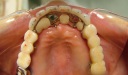
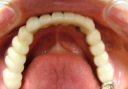
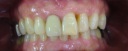
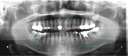
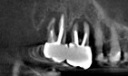
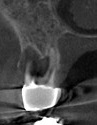
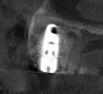
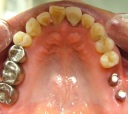
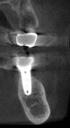
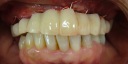
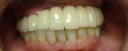
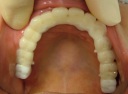
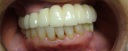
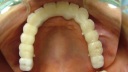
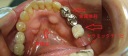
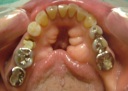
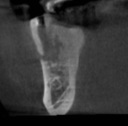
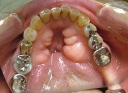
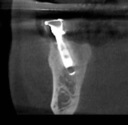
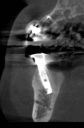
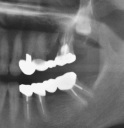
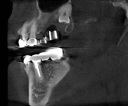
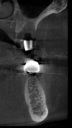
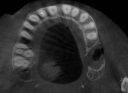
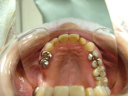
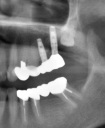
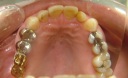
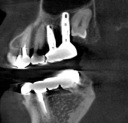
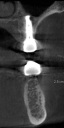
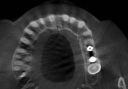
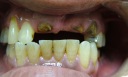
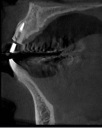
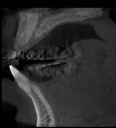
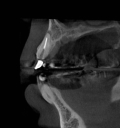
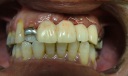
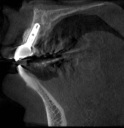
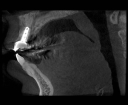
- トップページ >
- 当院症例集 ~インプラント編~
![]()
インプラントとは、不幸にして歯を喪失した場合に、新しく顎骨の中に人工のチタン製歯根を埋め込む治療法のことです。つぎのような長所があります。
1.ブリッジと違い、他の残存歯にダメージを与えにくい。
2.入れ歯と違って、金具がかかる歯にダメージを与えない。
3.虫歯にならない。
4.金具の入れ歯と違って、違和感が少ない。
5.チタンは不溶体のため、金属アレルギーを生じる可能性が限りなく低い。
6.虫歯にならないので、入れ歯の固定源(マグネット、ボールアタッチメント、ロケーターアタッチメン ト、バーアタッチメント)に最適である。
7.一般的に物が噛めるようになるので、胃腸障害がおきにくく、呆けにくくなる。また、唾液の分泌も 促進されるので、抵抗力がつく。等の長所がありますが、以下に示すように短所もあります。
1.歯と同じで、インプラントの周りが不衛生になると、インプラント周囲炎(インプラントの歯周病)を起 こす。また、自己防衛力がないので、一旦感染がすすむと歯に比べて進行が早い。
2.生体親和性がいいと言っても、身体にとって異物である。非常に稀に金属アレルギーがある。また、体質にあわない場合がある。
3.天然歯と違って、歯根膜と呼ばれる歯の周りのクッションがないため、噛みごたえがわからない。また、長期的にみた場合、対合歯をいためる可能性も否めない。故に健全な天然歯に勝るものではない。
4.管理されていない全身疾患などを患った場合、インプラントの脱落につながる可能性がある。
5.外科処置が必要である。
6.寝たきりになった場合の口腔管理が大変である。
7.かみ合わせの変化、歯ぎしり、食いしばりによりインプラントに問題が生じる場合がある。
8.費用がかかる。自己管理(タバコを吸わない。)、定期検診が重要。
9.できれば10年以上をみた治療法で、一生もつものであるとは言えない。(例えばペースメーカー、心臓の人工弁、植毛、美容整形、人工関節、義足、コンタクト、メガネなどあらゆることに言えることではないでしょうか?自然のままで恐らく死んでいく人の方が、少ないでしょう。)
などが挙げられると思います。
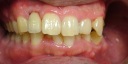
しかしながら、インプラントだけではなく、すべてのことにおいて、いい面悪い面があると思います。私が思うインプラントとは、不幸にして歯を喪失した場合、他の残存歯を守る、健康増進のための咀嚼を守るためのものだと考えています。寝たきりになったりとか、大病を患ったりとか考えるんじゃなくて、そうならないようにするためのものではないでしょうか?実は、寝たきりで残存歯に問題が生じた方が、もっと大変になることも理解しておいたほうがいいと思います。ですから、そういった悲観的な考えの方は、予め全部歯を抜歯して総入れ歯になっておくほうが賢明でしょう。極論、どうせ死ぬんだからといっしょです。そのため、インプラントは、快適な人生を送るための一手段と言えます。
意外に思うかもしれませんが、圧倒的に総入れ歯の人に比べて、歯がある人、インプラントでかめる人のほうが長生きしている割合が高いのです。昨今の超高齢化社会、死因ベスト5に誤嚥性肺炎が、入っていることも頷ける話です。もし、寝たきりが心配とかであるなら、そういうことに対応したツーピースのインプラントを入れるべきです。スリーピングや、オーバーデンチャーに移行可能ですから。また、ごく稀にインプラントが身体にあわないという方がいるらしいですが、そういう場合は撤去すればいいだけの話です。今は、昔と違ってある程度簡単に撤去できるツールもあります。後戻りができるのです。まあ、どうしてもインプラントに拒否反応があるという人は、自然の流れ(入れ歯、ブリッジ、何もしない)を選択すればいいだけのことです。しかし、口の中が保険の金属だらけの方が、いろいろな面で問題が生じやすいということも明記しておきましょう。いずれの決定も自己責任だと思います。
最後にもし自分や家族が不幸に歯を喪失した場合、今のところはインプラントを第一選択肢にすると断言できます。移植は希望しません。これが、本音です。
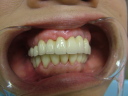
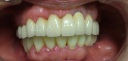
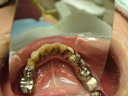
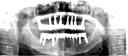
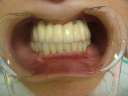
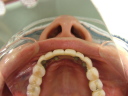
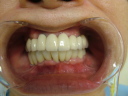
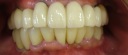
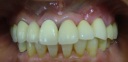
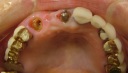
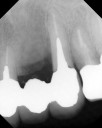
![]() (ノンスモーカー)
(ノンスモーカー)
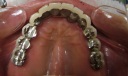
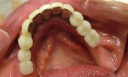
《治療手順》
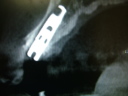
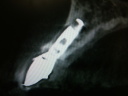
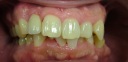
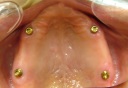
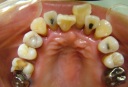
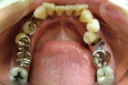
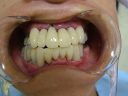
- インプラントの術前検査(レントゲン検査、CT検査、模型検査)とカウンセリングを行う。
- ステントを利用し右下の6番・7番と左下4番・6番・7番に5本インプラントを埋入する。
- 1ヶ月後、ステントを利用し右上3番・6番・7番、左上5番・6番・7番にオステオトームにてソケットリフトを行い、HAインプラントを6本埋入する。
- 4ヵ月後、上下ともに仮歯を装着する。
- 右下5番から左下3番まで根管治療と歯周治療を行う。
- 右上1番・2番、左上1番・4番を抜歯し、同時に右上2番と左上3番にHAインプラントを2本埋入する。
- 6ヵ月後、上下共に最終修復物をセットする。
| ↓ | ↓ | ||
| ↓ 4年後 | |||
| ↓8年後 | |||
| 右上7部ソケットリフト8年後 | |||
| ↓10年後 | |||
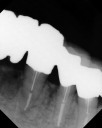
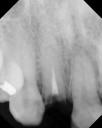
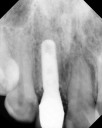
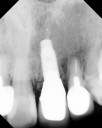
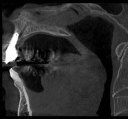
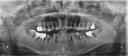
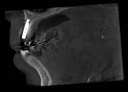
注)この症例は、鼻中が弯曲しているため、恐らく鼻性の副鼻腔炎(蓄膿症、上顎洞炎)を患っていると考えられます。
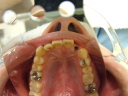
![]() (ノンスモーカー)
(ノンスモーカー)
《治療手順》
- 左上4番根ハセツ、左上3番水平埋伏歯により疼痛を訴えるため抜歯し、入れ歯を修理する。
- 右上7番を根ハセツのため抜歯し、右上の6番から左上7番まで仮歯を入れる。右下3・4・5・6・7番、左下3・4・5番に仮歯を入れる。
- 右上3・4・5番、左上5・6・7番の根管治療と歯周治療を行う。下の歯の歯周治療(SRP)を行う。
- インプラントの術前検査、カウンセリングを行う。
- 左下6番・7番に1回法にてインプラントを2本埋入する。
- 左上3番水平埋伏歯を抜歯し、同時にその部位の骨移植と右上2番、左上2番にインプラントを2本埋入する。
- 右上6番の上顎洞拳上術(サイナスリフト)を行い、同時にHAインプラントを2本埋入する。
- 左上4番にオーギュメーターにてHAインプラントを1本埋入する。
- 4ヶ月後、上下の最終修復物をセットする。
- マウスピースの夜間の装着を指導する。
| ↓ | ↓ | ↓ | ||
| ↓ | ↓ | ↓ | ||
|
|
||||
| ↓ | ||||
| 左上2部GBRインプラント後9年 | 右上2部GBRインプラント後9年 | 左上の水平埋伏犬歯抜歯、HA骨移植、インプラント後9年 | ||
注)上顎前歯部は、口輪筋の影響や付着歯肉が不足しているにもかかわらず、9年経過した今も自家骨GBRで唇側骨は保たれています。恐らく、連続埋入をしなかったこと、3級傾向の歯槽骨状態のため、やや垂直方向に埋入ができたこと並びにマルチアバットメントを使用しなかったことが勝因だと考えられます。
![]() (ノンスモーカー)
(ノンスモーカー)
≪治療手順≫
- 右下の歯が、動いてものが咬めないため、2、3、4、8番の歯4本を抜歯し、しみる1番の歯の神経をとる。
- 応急的に右下に2本の仮のインプラントを植立し、咬めるように仮歯をいれる。
- 上、左下の不良のかぶせものを撤去し、右上1番抜歯後仮歯を装着する。
- 残せる歯の歯周治療(歯周外科)、及び根っこの治療を行う。
- インプラントの術前検査(CT解析、模型検査、レントゲン検査)とカウンセリングを行う。
- 左下の奥歯部分の骨を採取し、人工骨(オスフェリオン)とブレンドしたものを、ラテラールアプローチで右上のサイナス(上顎洞)に移植し、それから2本のHAインプラントの埋入する。
- 右下の親知らず部分の骨を採取し、人工骨(HA)とブレンドしたものを右下に4本HAインプラント埋入後に移植しゴアメンブレンをまき付け歯茎を閉じる。
- 左上の奥歯にオステオトームでソケットリフト(オスフェリオン使用)を行い、3本HAインプラントを埋入する。
- 左下奥歯に1本HAインプラントを1回法で埋入する。
- 半年後にすべてのインプラントをふくめた仮歯を装着し、2ヶ月経過をみてから、最終的な修復物をセットする。
- マウスピースの夜間の装着を指導する。
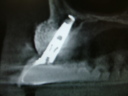
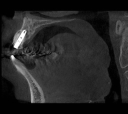
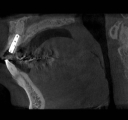
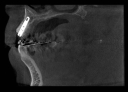
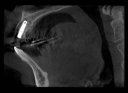
注)CTで術前診査しないと、大惨事を招く可能性があります。左右下6番は、パノラマレントゲン写真(平面的レントゲン写真)上、顎の神経までの距離があるように見えますが、それを信じてやると舌側の骨を貫通し、その下の動脈を損傷する可能性があります。CT撮影の必要性を痛感させられる症例と言えます。
| 術前 | |||||
| ↓ | |||||
| 術中 | |||||
| ↓ | |||||
| 術後 | |||||
| ↓ | |||||
| 8 年後 |
|
||||
| 右上サイナスリフト8年後CT画像 | |||||
| 左上下6番8年後 | |||||
![]() (スモーカー)
(スモーカー)
《治療手順》
- インプラントの検査(断層レントゲン検査と模型検査)、カウンセリングを行う。
- 左上3番に骨移植を併用したインプラントを1本埋入する。
- 6ヵ月後、左上3番に最終修復物をセットする。
| ↓ | ↓ |
↓
![]() (ノンスモーカー)
(ノンスモーカー)
≪治療手順≫
- 上のマグネットがつく歯(3本)の根っこの治療及び歯周治療をまず行う。(保険治療です。)
- 上下の旧義歯の修理を行い、仮にマグネットを上の義歯に組み込む。
- 下の前歯を抜歯し、歯茎を開きインプラントを6本、仮のインプラント4本を埋入する。(1回法)仮インプラント4本と右下の抜歯予定の歯2本に仮歯を装着する。
- 3ヶ月後、仮インプラント4本撤去と右下の歯2本の抜歯を行い、本インプラント6本による仮歯を装着する。
- 3ヶ月後、問題がないことを確認し、上下の最終的な修復物を装着する。
| 術前 |
|||
| ↓ | |||
| 治療 途中 |
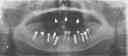 |
||
| ↓ | |||
| 術後 |
|||
| ↓ | |||
| 術後6年 | |||
| ↓ | ↓ | ↓ | |
≪治療手順≫
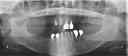
・模型診査、CT解析、カウンセリングを行う。
・上の保存不可能な歯をすべて抜歯し、HAインプラント8本埋入する。
・下の奥歯にはブラスト処理されたインプラントを4本埋入する。
・3ヶ月後、インプラントの仮歯を上下作製し、歯茎になじむまで仮着する。
・3ヶ月、経過を観察し、上は最終的なセラミックの歯を装着する。
| 術前 |
 |
_thumb.jpg) |
| ↓ | ||
| 術後 |
||
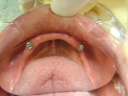
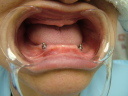
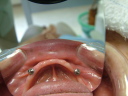
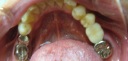
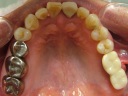
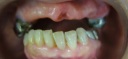
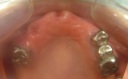
症例7 2本の義歯用ボールアバットメントインプラント(下顎全部欠損)
70代女性 (ノンスモーカー)
≪治療手順≫
・模型診査、CT解析、カウンセリングを行う。
・保存不可能な下の歯2本を抜歯し、右は抜歯穴に、左はフラップ下で抜歯穴をずらしてHAインプラントを2本埋入する。ギャップ(隙間)には、βーTCP、コラーゲンを補填する。(1回法)
・3ヵ月後、最終的な義歯を上下作製し、インプラント上部ののボールアバットメントが、義歯内面のナイロンライナーにはまりこむように調整する。
注)通常であれば、義歯用ミニインプラントシステムを採用するのですが、CT解析の結果、どの部位も骨幅がなく、普通には埋入は困難でした。また、患者さんは、高血圧、全身疾患を患っていましたので、骨幅を保つための水平骨切り術は、断念せざるをえませんでした。そのため、外科的な負担を軽減するために、ピンポイントで2本骨が存在するところに埋入しました。
| 術前 |
|||
| ↓ | |||
| 術後 |
|||
| ↓ | |||
| 術後5年 | |||
| ↓ | |||
≪治療手順≫
・本来、残存歯すべて抜歯対象であるが、患者さんの費用の問題、メンタルの問題を考慮し、上は
インプラントによる固定式ブリッジ、下は残存歯による固定式ブリッジの治療計画をたてる。
・下の残存歯の歯内療法、早期の歯周外科を施し、仮歯を装着する。ついでにプチ矯正も行う。
・インプラントのためのCT撮影、解析を行う・
・上の残存歯は、すべて抜歯し、骨移植、ソケットリフトを併用したインプラントの埋入を行う。メインのインプラントの間に仮インプラントを4本埋入し、その上に仮歯を装着する。
・4ヵ月後、仮インプラントを撤去し、メインのインプラントに仮歯を装着し、5ヶ月経過観察を行う。
・上はチタンフレームのハイブリッドセラミックの上部構造をネジ止めする。(PIB)
・下は、ハイブリッドセラミックのフルブリッジを接着する。(短絡歯列)
注)患者さんは、歯がなくなることへの恐怖感から治療を1日延ばしにしていたそうです。そのため、
1日でも歯がない状態をつくらずに最終修復物まで進みました。費用の問題もあり、1年半ぐらいの治療期間を有しましたが、患者さんの歯に対する認識は以前とは比較にならないくらい変わったと思います。
| 術前 |
|||||||
| ↓ | ↓ | ||||||
| 治療 途中 |
|||||||
| ↓ | ↓ | ↓ | ↓ | ||||
| 術後 |
|||||||
| ↓ | |||||||
| 術後4年 |
|
|
|
||||
| 左下前歯部 | |||||||
| ↓ | ↓ | ||||||
症例9 多数歯欠損インプラント(上顎全部欠損)
60代女性 (ノンスモーカー)
≪治療手順≫
・すべての歯が痛くて、物が食べれないのでなんとかしてほしいということで来院されました。レントゲン写真、口腔内写真からもわかるように困難な症例です。まずCT検査、模型診査を行い、カウンセリングをする。
・局所麻酔下で上顎の保存不可能な歯を抜歯し、前歯部、小臼歯部領域のフラップを形成する。骨幅が十分でなかったため、骨幅拡張術を併用し、メインのHAインプラント6本、間に暫間インプラントを4本埋入しフラップを閉じ、4本の上に仮歯を接着し1回目のオペを終了する。
・BRソニックとよばれる超音波機器を患部に10日間当ててもらいインプラントの骨結合を促進させる。
・3か月後、暫間インプラントを撤去し、今度はメインのインプラント6本による仮歯を装着する
・1か月後、大臼歯部にフラップレスでソケットリフトを併用し、HAインプラントを2本埋入する。
・1か月後、下の保存不可能な歯を抜歯し、右下4部はフラップ下でGBR併用埋入、右下5,6部並びに左下6部は抜歯即時埋入、左下5部はフラップレス埋入を行う。
・3か月後、インプラント部はすべて仮歯を装着する。
・下の前歯の根管治療、歯周治療、仮歯の作製を行う。
・かみ合わせを整え、まず、下の前歯の最終修復物を装着する。
・ネジ止め式の上部構造を上顎に装着する。(アイサスチタンフレーム使用。)
・下顎のインプラントの上部構造は仮着式のものを装着する。
・マウスピースの夜間の装着を指導する。
注)すべて抜歯してオールオンフォーと呼ばれる4本のインプラントで12本の歯を支える治療法もありますが、どうなんでしょうかね?生存ではなく、嘘偽りのない成功している上顎の10年症例を誰か早く見せてほしいと思います。私見ですが、3か月のメンテナンスで4本のネジは恐らく緩んでいることが多いのではと推測します。即ち、メンテナンスを怠り、緩んだ状態で使用していると・・・・・・・。私は、怖くて上顎のオールオンフォーはしません。
| 術前 | ||||
| ↓ | ↓ | ↓ | ||
| 術後 | ||||
| ↓ | ||||
| 埋入4年後 | ||||
| 右上4部 | ||||
症例10 多数歯欠損インプラント(上顎全部欠損)
50代女性 (ノンスモーカー)
≪治療手順≫
・遠方から噛めるようになりたいということで受診されました。予算の関係もあり、下は保存可能な歯によるフルブリッジ、上はインプラントによるフルブリッジの治療計画をたてる。また、明らかに下の残存歯数が少ないので、上の戦略的に抜歯する左上5番の歯を左下3番に移植することを予定にする。CT、模型検査をまず行い、カウンセリングする。
・とりあえず、上の保存不可能な歯を一時的に治療し仮歯をいれる。下も仮歯を入れながら、根管治療、歯周病治療を並行して行う。上の保存不可能な奥歯を抜歯する。
・左上5番を左下3番に移植する。
・上の右奥歯にソケットリフトを併用しHAインプラントを3本埋入する。
・1か月後、左上奥歯にソケットリフトを併用し3本HAインプラントを埋入する。
・3か月後、メインのインプラント6本を立ち上げ、仮歯を装着する。
・上前歯を抜歯し、ギャップに人工骨を填入しHAインプラントを2本埋入する。
・3か月後、メインのインプラント8本による仮歯を装着する。
・コバルトフレームのセラミックを装着し上は終了。下も残存歯によるフルブリッジを装着し終了。
・夜間のマウスピースの着用を指導。
| 術前 | |||||||
| ↓ | ↓ | ||||||
| 術後 | |||||||
| ↓ | ↓ | ||||||
| 術後5年 | |||||||
|
|
|
|
症例11 前歯部インプラント(単独歯欠損)
30代男性 (ノンスモーカー)
≪治療手順≫
・CT解析、カウンセリングを行う。
・保存不可能な歯の抜歯および周りの不良肉芽を徹底的に除去後、適切なインプラント穴を形成し、HAインプラントを埋入する。その際生じる隙間には人工骨を補填する。上部には血餅保持のためコラーゲンを乗っける。
・仮歯を両隣の歯にスーパーボンドで固定する。
・3か月後、ねじ止めの仮歯を装着する。
・1か月後、プラットホームスィチングを考慮したセラミックの上部構造をいれて終了。
注)治療期間の短縮化、外科的侵襲の軽減化を考慮したシンプルイズベストの治療法です。術者を満足させる治療法は、引っ張り出し矯正+抜歯+GBRもしくはブロック骨移植+インプラントの埋入+歯茎の移植でしょうか。しかし、患者さん自身何回も手術を望まれているかは甚だ疑問です。少なくとも今回の場合は、望まれていないし、審美性にも不満が残ることはありませんでした。なぜならもともと反対側も含め歯頸部ラインが揃っていませんでしたから。しかし、抜歯即時埋入法は、垂直的に骨並びに歯茎が術後10パーセントほどさがることを十分に考慮して行う必要があります。
| 術前 | ||||||
| 術直後 | ||||||
| 術後3年 | ||||||
| 術後6年 |
症例12 4本の義歯用ロケーターアバットメントインプラント(上顎全部欠損)
70代女性 (ノンスモーカー)
≪治療手順≫
・インプラントを希望されたため、CT解析、カウンセリングを行う。
・フラップレスで4本インプラントを埋入。腫れ、疼痛一切なし。
・骨結合促進のためBRソニック超音波を患部に1週間あててもらう。
・4か月後、ロケーターアバットメントをインプラントに装着し、それにくっつくパーツを旧義歯に組み込む。
注)義歯の違和感の低下、発音障害の軽減、安定性の向上により患者さんには大変喜ばれました。年齢を考慮し、十分にCTで精査し、フリーハンドフラップレスで埋入しました。4本平行に埋入されているのがレントゲン写真でわかると思います。平行でないと・・・想像どうおりの結果になるでしょう。(笑)。この平衡感覚は、歯の形成、根管治療が上手な先生にしか備わっていないと個人的に思えます。インプラントで一番重要な感覚と言えます。
症例13 右上上顎洞底までの骨長不足部位へのフラップレスインプラント(部分欠損)
60代女性 (ノンスモーカー)
≪治療手順≫
・インプラント治療を希望され来院。まず、義歯の場合は、すれちがい咬合のため最も難しい分類の部分義歯作製になる旨をお伝えし、インプラントのカウンセリングを行う。
・CT解析を行う。
・偶発症の危険も十分に説明し、モニターとして究極低侵襲のHAインプラント埋入を行う。
(翌日、腫れ、疼痛、鼻血、内出血等の臨床症状一切なし。)通常はサイナスリフトを行うのが一般的ですが、外科的侵襲が大きく感染リスクや腫れ、疼痛が著しいです。一方、当医院のオリジナルソケットリフト法は低侵襲ですが、上顎洞にインプラントを迷入させるリスクはあると言えます。しかし、幸いいろいろな工夫をしていますので私はいまのところ迷入させた経験はありません。もちろん迷入させれば、自分で除去する覚悟でオペには臨んでいます。
・2週間BRソニック超音波を患部に当ててもらう。
・半年後、仮歯を装着し、経過観察後、最終の上部構造を装着し終了。
・2年後、CTを撮影してみると上顎洞に炎症を匂わすような所見も認められず、インプラントの周りに骨が再生しているのがわかる。失敗していれば上顎洞内は真っ白になっています。あと人工骨は吸収性のものを使用しましたのですべて無くなっています。これも万が一への配慮です。わかる人にはわかります。(笑)
注)インプラントを行う場合あたり前のことですが、口の中の全体をみた治療が必要になってきます。簡単に言うと咬合平面の均一化です。埋入することだけを考えればいいというわけではありません。敢えてインプラントの専門医とはどういう人かと聞かれれば、歯科学のすべての分野に精通した人と言えます。まあ~中には外傷、がんなどの病気で顎骨を失った人においては特化した口腔外科の知識、技術が必要かもしれませんが、1割くらいでしょう。あとの9割は開業医で行うことは可能でしょう。しかし、その中から重度の全身疾患を患っている人、タバコを吸う人、重度のブラキサー、自己管理能力のない人、約束を守らない人、精神疾患の人、相性のあわない人を除いたら実質インプラントの適応といえる人は2~3割だと個人的に思っています。即ち、その2~3割に対して、一人の歯科医が全部をこなすのが専門医だと個人的に思っています。自院に出帳オペを依頼する人はどうなんですかね?責任の所在はどうなっているのか不思議です。自分だったら、オペの次の日心配で心配でしょうがないですけどね。(笑)
症例14 左上前歯部(1番)インプラント(単独歯欠損)
70代女性 (ノンスモーカー)
≪治療手順≫
・歯にヒビが入って、差し歯がとれた状態で来院。ブリッジ、インプラントの説明をしたところ、右上の神経のある歯を削ることや左上2番のセラミックの歯の除去に抵抗をしめされたためインプラントを行うことにする。とりあえず、とれた差し歯をセメントで無理にくっつける。
・CT解析、カウンセリングを行う。
・破折した歯の抜歯および周りの不良肉芽を徹底的に除去後、適切なインプラント穴を形成し、HAインプラントを埋入する。その際生じる隙間には人工骨を補填する。上部には血餅保持のためコラーゲンを乗っける。
・仮歯を両隣の歯にスーパーボンドで固定する。
・3か月後、仮歯を装着し問題ないことを確認してから最終的なセラミックの歯を入れる。
・特に問題もなく、5年経過。埋入の位置が悪く、頬側バルコニーを破壊した埋入の場合、スレッドが露出してくると思います。
注)意味のあるインプラントだと思います。ここに1本埋めることによって両隣の歯の寿命は、延びたのではないかと思います。また、抜歯即時埋入で生じる垂直的10パーセントの骨吸収が、今回の場合は結果として歯頚部ラインがそろうという審美性を招いていると言えます。もちろん、術前に予測はしていましたよ。(笑)。あと、患者さんが希望しませんでしたので、他の審美性向上のためのオーバートリートメントは行っていません。最低限の治療だけです。
8年後の感想ー頬側の骨壁は、薄氷ですが、保たれています。王道のやりかたは、フラップ下でのGBR+歯茎の移植だと思いますが、年齢を考慮した場合、抜歯即時埋入法が最善手だったと言えるのではないでしょうか?あと、この部位のインプラント埋入に際しては、解剖学的に切歯管と呼ばれる神経束の走行を頭にいれておく必要があります。損傷しても、しびれや麻痺は起こりませんが、インプラントの骨結合の阻害や切歯管嚢胞の形成を引き起こす可能性があります。事前にかなり巻き込むと判断した場合、除去しておく必要があるでしょう。
|
|
症例15 左上前歯部のインプラント(部分欠損)
60代女性 (ノンスモーカー)
≪治療手順≫
・左上のブリッジの支えとなる歯が破折し、歯茎が腫れて再来院。固定式のものを希望されましたので、インプラントを行うことにしました。
・CT解析、カウンセリングを行う。
・保存不可能な左上犬歯並びに左上1番を戦略的に抜歯する。不良肉芽を徹底的に除去し、1,3部にインプラントをフラップレスで埋入する。ギャップにはセラタイトと呼ばれる非吸収性のものを十分に充填し、3部はオープンメンブレンテクニックを採用する。上部にはコラーゲンをおき、血餅の保持を促す。
・接着性の仮歯をスーパーボンドで隣在歯に固定する。
・10日間、BRソニック超音波を術部に15分あててもらう。
・3か月後、本インプラント2本にブリッジ仮歯を装着し経過観察をする。
・今度は4番が根破折で腫れてきた為、上記のように抜歯即時埋入を行う。
・1週間BSソニックを術部に当ててもらう。
・2か月後3本インプラントによる4本ブリッジを装着する。(仮着式)
・マウスピースの使用を指導する。
注)全く腫れませんでしたので、ものすごく患者さんには喜ばれましたが、その分だけ比例して術者にストレスがかかりました。(笑)。通常は最低3回ぐらい外科処置が必要かと思われますが、嫌なことは1回ですべて終わらせました。マイクロスコープ、CTが完備されているからこそできる技術でしょう。しかし、言うが易し、行うは難しです。(笑)。
あとなんで、左上2,3番にインプラントをしないの?と言われそうですが、理由は1.左上2番の骨幅が極端に狭いこと、2.連続する前歯部のGBR併用のインプラントの埋入は特に骨吸収が予測しにくいこと、3.この患者さんはブラキサー傾向があり、失活歯で根っこが短く、フェルールのない1番ではすぐに単独補綴の場合は根破折をおこすか、一番1本がフレアーアウトするか、もしくはかぶせものが脱離するのが容易に想像できるからです。長い目でみた場合この左上1番の戦略的抜歯は、意味があると個人的に思います。まあ.左上4番の根破折に関しましては予定外でしたが。(笑)
| 術前レントゲン写真 | ||
| 左上3番の根破折 |
症例16 多数歯欠損(上顎全部欠損)
50代女性 (ノンスモーカー)
≪治療手順≫
・歯が動いてものが噛めないのでなんとかしてほしいとのことで当医院を受診されました。重度の歯周病患者さんです。要望は歯がいきなりなくなる状態をなくして、できるだけ自歯を保存して固定式のものを希望されました。上インプラントブリッジ、下は残存歯によるフルブリッジを提案したところ受け入れられました。
・先ず、上→仮歯として一時的に使用できる歯の歯周治療、根管治療および保存不可能な歯の抜歯を行い、仮歯を装着する。下→保存不可能な歯の抜歯、保存できそうな歯の歯周外科、根管治療を行いながら、仮歯を装着する。
・CT解析、インプラントのカウンセリングを行う。
・上7本のインプラントを3部位に分けて行う。抜歯即時埋入、ソケットリフトテクニックを部分的に採用する。この時前歯部インプラント埋入は飛び石で行う。
・一時的に仮歯で使用した歯を抜歯し、人工骨、コラーゲンを填入する。(残根スーパーボンド被覆法を考えるも歯周病傾向が強いため、感染を考慮し断念する。)
・上→仮着式のインプラントフルブリッジ(口蓋側および前歯部頬側以外縁上マージン)、下→残存歯による歯周補綴(同縁マージンのフルブリッジ)を装着。
・マウスピースの夜間の装着を指導する。メンテナンスに移行
注)ハイリップで患者さんも希望されませんでしたので、敢えてガム付(歯茎付)の修復にはしませんでした。患者さんの希望を叶えるため、粘り強く治療を行いました。(笑)。
症例17 右上臼歯部並びに左下臼歯部の抜歯即時埋入(臼歯部部分欠損)
60代男性 (ノンスモーカー)
≪治療手順≫
・移転して場所が分からず、奥歯が痛くて物がかめないため、やっとのことで再来院されました。パノラマ写真をみてみると、左下、右上下の奥歯に問題が発生しているのがわかります。ブリッジ、入れ歯、そのままにしていた場合の弊害を説明したところ、保存不可能な歯は抜歯しインプラントを希望されました。
・CT解析、カウンセリングを行う。(上蓄膿症のため上顎洞根治術を行っていると思います。経過のよい場合は、インプラントをする上では最適です。今回運も味方してると思います。)
・まず、保険で保存可能な歯の治療並びに左下の親知らずの抜歯を行う。(咬合平面の均一化)
・左下6番抜歯即時埋入。(特殊なやり方です。)
・右上6、7番抜歯即時埋入。(特殊なやり方です。)
・BRソニック超音波を右上患部に10日間あてる。
・3ヶ月後、仮歯で頬っぺを噛んだり舌を噛んだりしないか、また歯磨きをしやすいかを十分に観察する。
・最終修復物をセット終了。(仮着式)。個人的に審美を追求したアバットメントを採用すると、インプラント周囲炎を引き起こしやすいと思っていますので、今回もフレアーのないものを採用しました、
・マウスピースの夜間の使用を指導。
・左上の治療を検討中。
注)できれば最小限の外科処置でと希望されましたので、かなり難易度、感染リスクが高いですが、モニターとしてHAインプラントによる抜歯即時埋入テクニックを採用することにしました。もし、ここで患者さんが不安を覚えるようであれば、段階法を採用します。メリットデメリットを十分説明します。私は、明日すべてを失うかもしれないという覚悟の上で施術していますので、その覚悟を理解してくれる人にしかインプラントはしません。幸い今のところ、救急車騒ぎ、医療事故は経験していませんが明日経験するかもしれません。しかし、髪の毛の色は失いましたがね。(笑)。最後に正直なところ後3年くらいで新規のインプラントをやめようと思っています。それほど患者さんのことを考えれば、ストレスがかかる治療なのです。皆さん歯は大事にしましょう。
|
|
||||
症例18 多数歯欠損(上顎全部欠損)
60代女性 (ノンスモーカー)
≪治療手順≫
・嘔吐反射がひどく義歯が十分に使用できないとのことで、当医院を受診されました。壊滅的な状態と言えます。早期の咀嚼回復も希望されましたので、上はメインのインプラントが骨結合するまでの間、仮インプラントによる仮歯を使用しながらの治療を提案しました。了解を得ましたので、当時提携していた金沢市内の病院にCT撮影を依頼しました。
・CT解析、カウンセリングを行う。上7本、下3本のHAインプラント埋入計画をたてる。
・下3本フラップレスでHAインプラントを埋入する。
・上顎臼歯部抜歯即時埋入、左上2、3番GBR併用、右上2番骨幅拡張術併用でHAインプラントを埋入する。その間には仮インプラントを3本埋入し、一時的に保存する残存歯とそれをくっつけた仮歯を装着する。
・4ヶ月後、仮インプラント並びに残存歯を抜歯し、メインのインプラントで仮歯を固定する。
・2ヶ月経過観察し、上ジルコニアフレームのセラミックの上部構造をセットする。
・マウスピースの夜間の使用を指導する。3ヶ月に一回のメンテナンスに移行。
注)6年も前の症例です。CT解析の結果、骨質が柔らかく、急遽6本から7本に予定を変更したのを記憶ています。埋入もドリルはほとんど使用せずスプリットコントロールと呼ばれる特殊な器具を使用してインプラントの穴を形成しました。当時骨粗しょう症に関して、歯科治療における薬のガイドラインは今ほど整っていなかったと思います。幸いこの方は、歯科外科処置に悪い影響を与えるとされるBP製剤を服用されていませんでしたので事なきを得ました。しかし後年、活性型ビタミンD3型の骨粗しょう症薬を服用するようにはなられました。女性の方は閉経と共に女性ホルモンのバランスが崩れ、骨が弱くなる傾向があります。そのため、年配の方は、なるべく小魚の摂取、日に当たるように心がけるようにしたほうがよいかと思います。
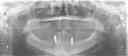
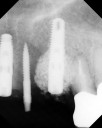
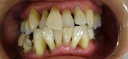
症例19 右下5番根破折のためのインプラント(小臼歯部単独歯欠損)
70代女性 (ノンスモーカー)
≪治療手順≫
・3ヶ月に一度定期検診に必ず来られる方で、右下の5番目の歯が破折して歯茎が腫れてきました。
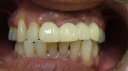
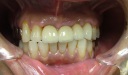
抜歯になるのは致し方ないことですが、次の処置に頭を悩めます。骨隆起と呼ばれる骨の出っ張りが舌周りに形成され、歯も過度に摩耗しているのが口腔内写真からもわかります。噛み締め、もしくは夜間のはぎしりが推測されます。ブリッジにする場合、隣在歯の神経が保存できるかどうかがポイントになりますが、今回は歯の摩耗が著しいため神経除去が必要になってくると思います。そうなれば、歯にみずみずしさがなくなり、今度はブリッジの支えとなる歯もダメになる可能性が高くなります。そのため、今回はインプラントを患者さんに薦めてみました。
・承諾されましたので、CT解析、カウンセリングを行う。
・抜歯即時HAインプラント埋入を行う。(特殊な方法です。やり方は内緒です。)
・10日間、患部にBRソニック超音波を当ててもらう。
・3ヶ月後、仮歯を装着する。
・問題がないのを確認して、咬合面メタル(白金)の上部構造をセットする。
・夜間のマウスピースの着用を指導する。メンテナンスに移行。
注)審美性に重点をおき咬合面をセラミックの上部構造にすると、95%以上の確率で破損すると思います。咬合力の強い人やくいしばりといった習癖をもつ人のインプラントは、いろいろな面で注意が必要です。昨今ストレス社会、パソコン社会のせいか、噛み締める癖をもつ人が多くなったと思います。そういった人は、神経のない歯、第二大臼歯や第一小臼歯がよく破折してきます。普通は上の歯と下の歯が当たっている時間は1日で約20分とされています。即ち食事をするときだけなのです。あとは、若干口が開いた状態になっているのが普通なのです。上と下の歯が常時当たっていると思う人は、噛み締めの傾向がありますよ。
| 術前前頭断CT画像 | |
| 術後1年前頭断CT画像 | |
症例20 左上上顎洞底までの骨長不足部位へのインプラント(部分欠損)
70代女性 (ノンスモーカー)
≪治療手順≫
・左上の一番奥歯の歯茎が腫れて、当医院を受診されました。ブリッジの支えとなっている歯で、虫歯が歯茎の下のほうまで進行し、歯が折れかかっているのがレントゲン写真からわかります。抜歯の適応ですが、固定式の修復物を希望されましたので、インプラントをすることにしました。
・抜歯2ヶ月後、CT解析、カウンセリングを行う。
・歯茎を最小限開き、手前通常埋入、奥骨移植、ソケットリフトを併用したHAインプラント埋入を行う。
・3ヶ月後、仮歯を装着し、しばらく経過観察する。
・患者の希望により、破損の危険性の少ない咬合面メタルのインプラントの上部構造を仮着し、メンテナンスに移行する。
・3年後、CTを撮影してみると、リフトアップしたところの骨の再生を認める。また、抜歯穴は完全に骨で満たされた状態なのがわかる。
注)高齢の方なので、早く、正確に、低侵襲でを心がけて、行いました。運も味方したかもしれませんが、全く腫れ、疼痛は生じませんでした。
症例21 上顎前歯部のインプラント(部分欠損)
50代男性 (スモーカー)
≪治療手順≫
・上顎前歯部ブリッジが破損したため、インプラントを希望され、当医院を紹介で受診されました。折れた残存歯は、虫歯でぐちゃぐちゃで、保存不可能な状態と言えます。以前にも事故で歯を折ってブリッジをいれたとのことでした。スモーカーでしたので、抜歯後、部分入れ歯を勧めたのですが、強く固定式を希望されたため、インプラントを行うことにしました。勿論、失敗リスク、保証、予後についての書類一式にサインしてもらってから、本意ではありませんが、インプラントをやることにしました。いずれ、禁煙してもらうことに期待します。
・そこで、喫煙者ということで、感染リスク、治癒過程を考慮して、1回の手術で終わらせる計画をたてました。抜歯即時埋入法の採用です。
・1ヶ月後、ステントCT検査、分析を行う。
・分析1ヶ月後、鎮静剤服用、局麻下にて、保存不可能な歯3本を、ピエゾを使用して、ノンフラップで頬側の骨壁を破壊しないように慎重に抜歯する。
・抜歯穴の適切な処置を行う。(内緒です。)
・ステントを装着して、あるタービンバーで、口蓋側に起始点を設ける。この行程が、一番の成功の鍵と言っても過言ではないでしょう。
・埋入方向をCTで確認する。
・問題がないため、13ミリと16ミリのHAインプラントを3本埋入する。ギャップには、人工骨、血液、抗生剤を混和したものを充填し、血餅の保持にコラーゲンを上部に乗っけて、簡単なナートを行う。
・骨幅の狭い左上2番部に暫間インプラントを埋入し、予め用意しておいた仮歯を調整し、セメントで隣在歯に装着する。翌日の腫れ、疼痛一切なし。
・術後、BRソニックを7回あて、インプラントのオッセオインテグレーションを促進させる。
・3ヶ月後、暫間インプラント並びに最初の仮歯を撤去し、メインのインプラントによる仮歯を装着する。
・形態、息漏れ、咬合、清掃性を仮歯で問題がないことを確認してから、セラミックの上部構造をセットして終了。メンテナンスに移行。
注)治療期間は約5ヶ月でしたが、仮歯を装着してのことなので、部分的な見栄えはともかく文句を言われることはありませんでした。即時負荷できる技術のお持ちの先生もいると思いますが、たった3ヶ月待つだけで、失敗のリスクをかなり軽減できすので、私は余程のことがない限りメインのインプラントによる即時負荷は行いません。もし、即時負荷が上手くいかなかった場合、リカバリーに時間がかかりますので、患者さん、術者にとって、かなりのストレスになることは言うまでもありません。まして、喫煙者の場合は。余命いくばくもない人には、即時負荷もいいかもしれませんが、5年、10年を見据えた人には?と個人的に思います。私は決して即時負荷を否定しているのではなく(義歯用ミニインプラントは、基本即時負荷ですから。)、失敗したときの再オペや材料費の無駄、時間効率の悪さを懸念しているだけです。
あと、歯茎の移植、フラップ下のGBRは、禁煙しないかぎり、失敗リスクは90パーセント以上だと思います。腕に自信がある先生ほど、王道ですから上記の治療法を採用するでしょう。私も患者さんが非喫煙者だったら、そういう治療法を採用したかもしれませんが、オペ回数の増加や治療期間は長引くでしょうね。
|
|
||||||
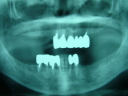
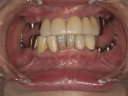
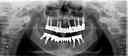
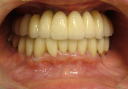
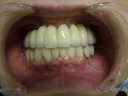
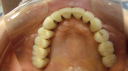
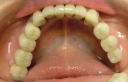
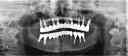
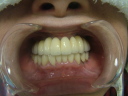
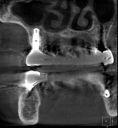
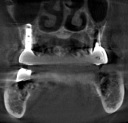
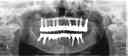
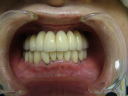
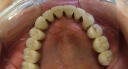
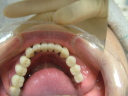
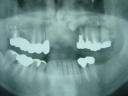
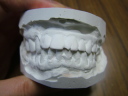
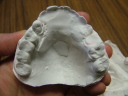
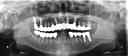
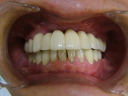
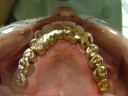
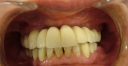
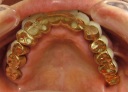
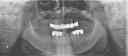
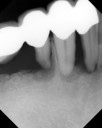
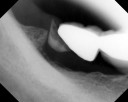
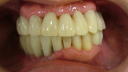
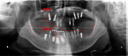
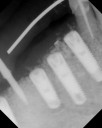
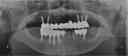
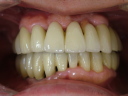
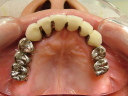
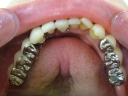
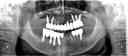
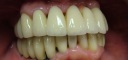
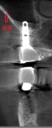
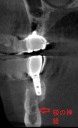
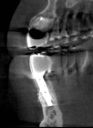
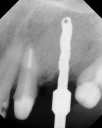
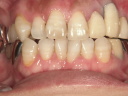
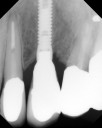
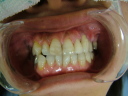
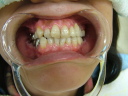
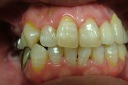
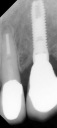
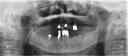
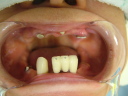
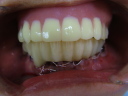
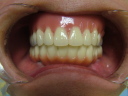
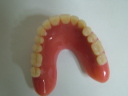
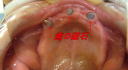
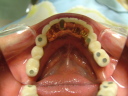
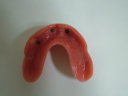
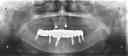
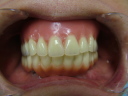
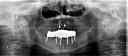
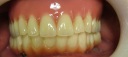
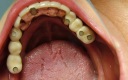
症例22 多数歯欠損(下顎全部欠損)
50代女性 (ノンスモーカー)
≪治療手順≫
・下の入れ歯が入れられないとのことで、インプラントを希望され、当医院を受診されました。






_thumb_1.jpg)
_thumb_1.jpg)